Bandscheibenvorfall der Halswirbelsäule: Von den Ursachen bis zur Behandlung
Ein Bandscheibenvorfall der Halswirbelsäule, oft als zervikaler Bandscheibenvorfall bezeichnet, ist eine häufige Erkrankung, die starke Schmerzen und Bewegungseinschränkungen verursachen kann. Er tritt auf, wenn die Bandscheiben, die als Puffer zwischen den Wirbeln der Wirbelsäule dienen, beschädigt werden und auf die umliegenden Nerven drücken. Dieser Zustand kann durch verschiedene Faktoren, einschließlich Alter, Verletzungen und degenerative Erkrankungen, beeinflusst werden. In diesem Artikel werden wir die Ursachen, Symptome und modernen Diagnose- und Behandlungsmethoden, insbesondere die Rolle der Magnetresonanztomografie (MRT HWS), detailliert untersuchen.
- Bandscheibenvorfall der Halswirbelsäule: Von den Ursachen bis zur Behandlung
- Was ist ein Bandscheibenvorfall?
- Was zeichnet einen Bandscheibenvorfall der Halswirbel aus?
- Wie oft werden Bandscheibenvorfälle diagnostiziert?
- Welche Symptome treten bei Bandscheibenvorfälle auf?
- Wodurch zeichnen sich die Symptome eines Bandscheibenvorfalls der HWS aus?
- Wie lange dauert es bis die ersten Anzeichen eines Bandscheibenvorfalls auftreten?
- Wie wird ein Bandscheibenvorfall der HWS diagnostiziert?
- Welche Differenzialdiagnosen gibt es bei einem Bandscheibenvorfall?
- Wie wird ein Bandscheibenvorfall therapiert?
- Was sind Risikofaktoren für einen Bandscheibenvorfall der Halswirbelsäule?
- Welche Prognose und Folgen gibt es bei einem Bandscheibenvorfall?
- Quellen
Leiden Sie an einem Bandscheibenvorfall und wollen eine OP vermeiden?
Entdecken Sie die revolutionäre, schonende Wirbelsäulentherapie in unserer Alta-Klinik, die Ihnen helfen kann, Schmerzen effektiv zu lindern und die Beweglichkeit wiederherzustellen.
Auf einen Blick
- Definition: Ein Bandscheibenvorfall HWS tritt auf, wenn die Bandscheiben zwischen den Wirbeln beschädigt werden und auf die Nerven drücken.
- Ursachen: Alterungsprozesse, Verletzungen, degenerative Erkrankungen und mechanische Überbelastungen können zu einem Bandscheibenvorfall führen.
- Symptome: Schmerzen im Nacken- und Schulterbereich, Bewegungseinschränkungen, Taubheitsgefühl und Kribbeln in den Armen.
- Diagnose: Die Magnetresonanztomografie (MRT) ist das bevorzugte Diagnoseverfahren, um die genaue Lage und Schwere des Bandscheibenvorfalls zu bestimmen.
- Behandlung: Abhängig von der Schwere können konservative Therapien, Physiotherapie oder in schweren Fällen chirurgische Eingriffe erforderlich sein.
- Prognose: Mit der richtigen Behandlung können viele Patienten eine signifikante Schmerzlinderung und eine verbesserte Lebensqualität erreichen.
Was ist ein Bandscheibenvorfall?
Ein Bandscheibenvorfall, auch als Bandscheibenprolaps bezeichnet, entsteht, wenn der Anulus fibrosus der Bandscheibe reißt, wodurch Teile des Nucleus pulposus austreten können. Der Nucleus pulposus ist eine gelartige Substanz zwischen den Wirbeln, welche vom Fasernring (Anulus fibrosus) umgeben ist.
- Wenn der äußere Teil, der Anulus fibrosus, Risse aufweist, kann das Gel austreten, was als herniierte oder „ruptured disk“ bekannt ist.
- Wenn sich die Bandscheibe lediglich vorwölbt, ohne dass der Anulus fibrosus beschädigt wird, spricht man von einer Protrusion.
- Wenn Teile des Nucleus pulposus abreißen und in den Spinalkanal gelangen, wird dies als Sequester bezeichnet.
All diese Zustände können unter anderem Schmerzen im Nacken, in der Schulter und in den Armen verursachen.
Was zeichnet einen Bandscheibenvorfall der Halswirbel aus?
Die Halswirbelsäule besteht aus den ersten sieben Wirbelknochen. Die zervikalen Scheiben dämpfen die zervikalen Wirbel und ermöglichen Bewegungen wie Biegen und Verdrehen des Nackens und Rückens. Ein Bandscheibenvorfall in diesem Bereich kann zu Schmerzen und anderen Symptomen führen, insbesondere wenn er auf eine Nervenwurzel drückt.
Besteht bei Ihnen der Verdacht auf einen Bandscheibenvorfall?
Unsere MRT-Untersuchung der Wirbelsäule führen wir mit modernsten Geräten und in Top-Qualität durch. Unsere erfahrenen Radiologen führen ein Vorgespräch durch und besprechen mit jedem Patienten direkt im Anschluss ausführlich das Ergebnis der Untersuchung.
Wie oft werden Bandscheibenvorfälle diagnostiziert?
Bandscheibenvorfälle sind sehr häufig. Lumbale Prolapse treten häufiger auf als zervikale. Etwa 60% der über 60-Jährigen haben einen lumbalen Bandscheibenvorfall. Zervikale Bandscheibenvorfälle sind selten, wobei thorakale Bandscheibenvorfälle noch seltener auftreten. Bandscheibenerkrankungen sind besonders im mittleren Lebensalter zwischen 30 und 50 Jahren verbreitet und nehmen im höheren Alter wieder ab.
Welche Symptome treten bei Bandscheibenvorfälle auf?
Die häufigsten Symptome sind lokale Rückenschmerzen, Bewegungseinschränkungen und muskulärer Hartspann. Bei Kompression eines oder mehrerer Nerven können Schmerzen, Taubheitsgefühl oder Schwäche entlang der Schulter, des Arms und der Hand auftreten.
Wodurch zeichnen sich die Symptome eines Bandscheibenvorfalls der HWS aus?
Ein Bandscheibenvorfall HWS kann zu einer Vielzahl von Symptomen führen, je nachdem, welcher Bereich des Rückenmarks oder welche Nervenwurzeln betroffen sind. Symptome können von Taubheitsgefühl oder Kribbeln in Schulter oder Arm bis zu Schwäche in Hand oder Arm reichen. Bei Druck auf das Rückenmark können schwerwiegendere Symptome wie Stolpern, ungeschicktes Gehen, Kribbeln oder ein schockartiges Gefühl, das bis in die Beine reicht, auftreten.
Wie lange dauert es bis die ersten Anzeichen eines Bandscheibenvorfalls auftreten?
Die Symptome können sich entweder langsam entwickeln oder plötzlich auftreten. Es kann schwierig sein, die genaue Ursache eines Bandscheibenvorfalls der Halswirbelsäule zu bestimmen, da er oft ohne klaren Auslöser auftritt.
Wie wird ein Bandscheibenvorfall der HWS diagnostiziert?
Bei der Diagnose eines Bandscheibenvorfalls beginnt man zunächst mit der aktuellen Anamnese. Dabei wird die Krankheitsgeschichte des Patienten erfasst, um den Beginn und den Verlauf der Symptome zu verstehen und herauszufinden, ob es möglicherweise ein auslösendes Ereignis gab. Hierbei wird besonders auf die genaue Lokalisation und Art der Schmerzen geachtet. Neurologische Symptome, wie Missempfindungen (ungewöhnliche Empfindungen auf der Haut), Kribbelparästhesien (ein „Kribbeln“ auf der Haut) und Taubheitsgefühle, werden ebenfalls erfasst. Es gibt bestimmte Warnzeichen, die als „Red Flags“ bezeichnet werden. Diese können auf eine ernsthafte Grunderkrankung hinweisen.
Im nächsten Schritt erfolgt die körperliche Untersuchung. Bei der Inspektion schaut man sich den Patienten genau an und achtet auf eine mögliche Schonhaltung. Eine solche Haltung könnte beispielsweise eine seitliche Verbiegung des Rumpfes sein, bei der das betroffene Bein entlastet wird. Auch die Form und der Verlauf der Wirbelsäule werden betrachtet. Bei der Palpation, also dem Abtasten des Rückens, wird nach Anzeichen wie einem verhärteten Muskelbereich neben der Wirbelsäule, Schmerzen bei leichtem Klopfen oder Druck auf die Wirbelsäule und speziellen Druckpunkten (Valleix-Druckpunkte) gesucht, die bei einer Reizung eines Nervs schmerzhaft sein können. Die Funktionsuntersuchung beinhaltet eine neurologische Untersuchung, bei der die Sensibilität (Gefühl auf der Haut), die Muskelkraft und die Reflexe geprüft werden.
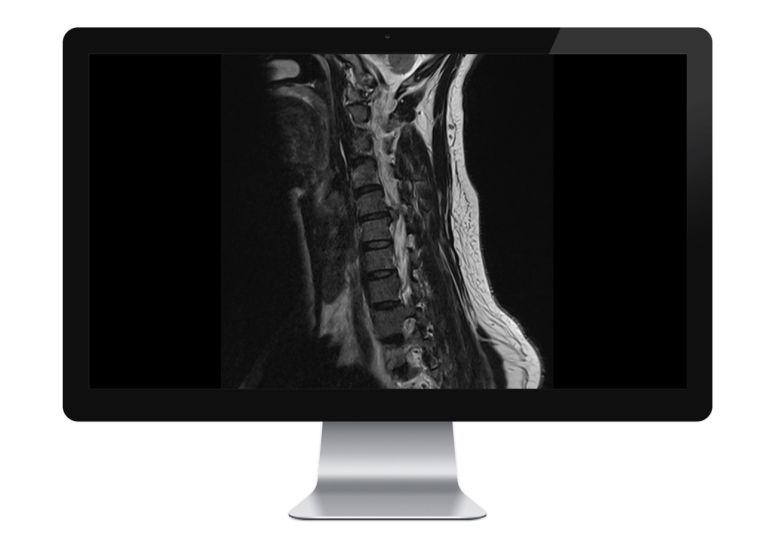
MRT der Halswirbelsäule
Bildgebende Verfahren sind entscheidend, um den Bandscheibenvorfall genauer zu lokalisieren und zu charakterisieren. Das Röntgen ist eine Methode, bei der mithilfe von Strahlung Bilder vom Inneren des Körpers gemacht werden. Sie wird insbesondere bei starken Schmerzen, insbesondere bei Traumen, eingesetzt. Bei einem Bandscheibenvorfall kann man unter anderem im Röntgen eine Höhenminderung zwischen den Wirbeln, veränderte Knochenstrukturen und degenerative Prozessse erkennen.
Die Magnetresonanztomografie (MRT) ist eine Technik, die mithilfe von Magnetfeldern und Radiowellen detaillierte Bilder des Körpers liefert. Sie ist besonders hilfreich, um Weichteilgewebe wie Bandscheiben zu betrachten. Sie ist bei einem Bandscheibenvorfall die Bildgebung der Wahl,. besnders wenn eine Red Flags-ymptomatik vorliegt.
Die Computertomografie (CT) hingegen verwendet Röntgenstrahlen, um detaillierte Querschnittsbilder des Körpers zu erstellen und ist besonders gut geeignet, um Knochenstrukturen zu betrachten. Im Befund kann man ein in den Spinalkanal drängende Raumvorderung erkennen, die vom Zwischenwirbelraum ausgeht. Auch sind bei einem Bandscheibenvorfall veränderte Knochenstrukturen und degenerative Prozesse erkennbar.
Welche Differenzialdiagnosen gibt es bei einem Bandscheibenvorfall?
Es gibt verschiedene Zustände, die Nackenschmerzen verursachen können. Dazu gehören traumatische, entzündliche/infektiöse, metabolische, neoplastische Ursachen und andere degenerative Wirbelsäulenerkrankungen.
Eine weitere Ursache für ähnliche Symptome könnte der unspezifische Kreuzschmerz sein. Dies sind Schmerzen im unteren Rückenbereich, die nicht auf eine bestimmte, identifizierbare Ursache zurückzuführen sind. Diese Art von Schmerzen zeigt sich als lokaler Rückenschmerz ohne die typischen ausstrahlenden Schmerzen, die mit einem Bandscheibenvorfall einhergehen. Die Behandlung solcher Schmerzen ist in der Regel konservativ und kann die Einnahme von Schmerzmitteln wie Ibuprofen oder Diclofenac beinhalten. Es ist wichtig, trotz der Schmerzen körperlich aktiv zu bleiben und keine Bettruhe zu halten. Wenn die Schmerzen nach einigen Wochen nicht nachlassen, sollte die Behandlung überdacht und gegebenenfalls angepasst werden. Eine Operation ist normalerweise nicht notwendig.
Ein weiterer möglicher Grund für Rückenschmerzen sind degenerative Veränderungen der Wirbelsäule, die als Spondylosis deformans bezeichnet werden. Hierbei handelt es sich um eine Sammlung von Veränderungen, die durch den Verschleiß der Wirbelsäule entstehen. Dazu gehören Spondylophyten, das sind Knochenauswüchse an den Rändern der Wirbelkörper, die im Laufe der Zeit größer werden können. Eine andere degenerative Veränderung ist die Osteochondrose, bei der es zu einer Verdichtung der Knochen an den oberen und unteren Enden der Wirbelkörper kommt. Dies geschieht aufgrund einer erhöhten mechanischen Belastung, die durch die Degeneration der Bandscheiben verursacht wird. Spondylarthrose bezieht sich auf den Verschleiß der kleinen Wirbelgelenke, und Chondrosis intervertebralis beschreibt den Zustand, bei dem die Bandscheiben ihre Flüssigkeit verlieren und die Wirbelsäule steifer wird.
Es gibt auch andere mögliche Ursachen für Rückenschmerzen, die in Betracht gezogen werden sollten. Dazu gehören Wirbelkörperfrakturen, bei denen ein oder mehrere Wirbelkörper gebrochen sind, und raumfordernde Prozesse wie Tumoren, die auf die Wirbelsäule oder die umgebenden Strukturen drücken können.
Es ist wichtig, all diese Möglichkeiten zu berücksichtigen, um eine genaue Diagnose zu stellen und die bestmögliche Behandlung zu gewährleisten.
Wie wird ein Bandscheibenvorfall therapiert?
Bei einem Bandscheibenvorfall ist das Hauptziel der Therapie, die Symptome zu lindern und den Patienten wieder in sein soziales und berufliches Umfeld zu integrieren. Es gibt verschiedene Ansätze, um dieses Ziel zu erreichen.
Zunächst gibt es die konservative Therapie, die oft als erste Behandlungsoption in Betracht gezogen wird, insbesondere wenn keine schwerwiegenden Symptome vorliegen. Diese Therapieform kombiniert verschiedene Behandlungsmethoden. Dazu gehört die medikamentöse Schmerztherapie, bei der Schmerzmittel nach einem bestimmten Schema der Weltgesundheitsorganisation (WHO) verabreicht werden. Ein weiterer Ansatz ist die periradikuläre Therapie, bei der schmerzlindernde Medikamente direkt an die betroffene Nervenwurzel injiziert werden. Dies kann nicht nur zur Schmerzlinderung beitragen, sondern auch dazu, die genaue Ursache der Schmerzen zu identifizieren. Physiotherapie, wie Krankengymnastik und Wärmetherapie, kann helfen, die Beweglichkeit zu verbessern und Schmerzen zu reduzieren. Es ist auch wichtig, dass der Patient weiterhin aktiv bleibt und sich bewegt, anstatt sich zu schonen oder lange im Bett zu liegen. Zusätzlich können Patientenschulungen und Verhaltenstherapien helfen, den Umgang mit Schmerzen zu verbessern und die Lebensqualität zu steigern.
In einigen Fällen, insbesondere wenn konservative Therapien nicht wirksam sind oder wenn bestimmte schwerwiegende Symptome auftreten, kann eine operative Behandlung (Bandscheibenvorfall OP) in Erwägung gezogen werden. Es gibt verschiedene chirurgische Verfahren, die angewendet werden können. Das Standardverfahren ist die mikrochirurgische Nukleotomie, bei der ein kleiner Teil der Bandscheibe entfernt wird. Andere Verfahren können die Entfernung von Knochenteilen oder die Stabilisierung der Wirbelsäule beinhalten. Es gibt auch minimal-invasive Verfahren wie die perkutane Nukleotomie oder die Chemonukleolyse.
Wie bei jeder Operation gibt es auch bei der Behandlung von Bandscheibenvorfällen mögliche Komplikationen. Dazu gehören das Wiederauftreten des Bandscheibenvorfalls, Verletzungen der Nerven oder der schützenden Hülle um das Rückenmark, und das sogenannte Postdiskektomie-Syndrom, bei dem die Symptome auch nach der Operation bestehen bleiben. Dies kann durch Narbenbildung im Bereich der Operation, Instabilität der Wirbelsäule oder Verletzungen während der Operation verursacht werden.
Die Wahl der Therapie hängt von den individuellen Umständen des Patienten und der Schwere der Symptome ab. In den meisten Fällen wird jedoch zuerst ein konservativer Ansatz empfohlen. Es gab mehrere Studien, die das Potenzial der Immuntherapie bei Hirntumoren untersuchten, einschließlich der Verwendung von Checkpoint-Inhibitoren und Tumorvakzinen.
Was sind Risikofaktoren für einen Bandscheibenvorfall der Halswirbelsäule?
In einer Studie wurde das Risiko von Bandscheibenvorfällen im Bereich der Halswirbelsäule analysiert. Dabei wurden sowohl berufliche als auch außerberufliche Risikofaktoren berücksichtigt. Die Ergebnisse zeigten, dass Personen in Blue-Collar-Berufen, also in körperlich anstrengenden Berufen, ein erhöhtes Risiko für Bandscheibenvorfälle hatten, insbesondere wenn ihre Arbeit das Heben von Lasten und Arbeiten über Schulterhöhe beinhaltete. Schon geringe körperliche Belastungen waren mit einem erhöhten Risiko verbunden. Das Neigen des Kopfes während der Arbeit und die Arbeit mit vibrierenden handgeführten Geräten erhöhten ebenfalls das Risiko.
Außerberufliche Faktoren wie das Tragen von Motorradhelmen, Rauchen, Körpergewicht und bestimmte sportliche Aktivitäten schienen das Risiko nicht zu erhöhen. Tatsächlich deuteten die Ergebnisse darauf hin, dass mäßige sportliche Aktivitäten das Risiko verringern könnten. Die Studie wies jedoch auch auf mögliche Verzerrungen in den Ergebnissen hin, wie z.B. die unterschiedliche Inanspruchnahme von medizinischen Diensten je nach Berufsgruppe.
Obwohl die Studie Zusammenhänge zwischen körperlichen Belastungen und Bandscheibenvorfällen zeigte, konnten keine klaren Dosis-Wirkungs-Beziehungen festgestellt werden. Es besteht weiterer Forschungsbedarf, um die genauen Zusammenhänge zwischen körperlichen Belastungen und Bandscheibenvorfällen zu klären.
Welche Prognose und Folgen gibt es bei einem Bandscheibenvorfall?
Die Prognose für einen Bandscheibenvorfall ist in der Regel gut, insbesondere wenn die richtige Therapie gewählt wird. Es ist wichtig, präventive Maßnahmen zu ergreifen, um zukünftige Probleme zu vermeiden.
Quellen
- Mayfield Clinic. „Herniated Disc in the Lower Back.“ [Online]. Verfügbar unter: https://mayfieldclinic.com/pe-hcdisc.htm. Zugriff am [30. August 2023].
- National Center for Biotechnology Information. „Herniated Disc.“ [Online]. Verfügbar unter: https://www.ncbi.nlm.nih.gov/books/NBK546618/. Zugriff am [30. August 2023].
- Spine-health. „Cervical Herniated Disc Symptoms and Treatment Options.“ [Online]. Verfügbar unter: https://www.spine-health.com/conditions/herniated-disc/cervical-herniated-disc-symptoms-and-treatment-options. Zugriff am [30. August 2023].
- WebMD. „What Is a Herniated Cervical Disk?“ [Online]. Verfügbar unter: https://www.webmd.com/pain-management/what-is-a-herniated-cervical-disk. Zugriff am [30. August 2023].
- NSICA. „Cervical Disc Protrusion.“ [Online]. Verfügbar unter: https://www.nsica.org/cervical-disc-protrusion.html. Zugriff am [30. August 2023].
- AMBOSS. „Bandscheibenvorfall.“ [Online]. Verfügbar unter: https://next.amboss.com/de/article/ji0_rf?q=bandscheibenvorfall#Zcd81977e9094a47fad65486196025bfc. Zugriff am [30. August 2023].
- Thieme. „Bandscheibenvorfall.“ [Online]. Verfügbar unter: https://viamedici.thieme.de/lernmodul/8255236/88d51273-6777-471b-92a1-247b0139f075/bandscheibenvorfall#ne874fd634127f326. Zugriff am [30. August 2023].
- Elsner, G., Petereit-Haack, G., Haerting, J., Bergmann, A., Bolm-Audorff, U., Celik, S., Müller, M., Gül, A., Jendrezok, U., Ridder, S., Straub, R., Schumann, B., Liebers, F., & Seidler, A. (2009). Fall-Kontroll-Studie zu Bandscheibenvorfällen der Halswirbelsäule. ISBN 978-3-88261-099-4.
Interessieren Sie sich für ein Check-up-Programm oder eine Vorsorgeuntersuchung? Wir beraten Sie gerne persönlich:
0521 260 555 44 Rückruf vereinbaren Jetzt kostenlos telefonisch beraten lassen
Jetzt kostenlos telefonisch beraten lassen
 Deutsch
Deutsch